記者簡浩正/台北報導

「醫師,我健康檢查發現有感染幽門螺旋桿菌,一定要治療嗎?」常有民眾對於幽門螺旋桿菌檢查結果是否重要而困惑。醫師提醒,幽門螺旋桿菌不可輕忽、更是胃癌危險因子之一,且家庭成員之間相互傳染相當常見,因此若成人確診感染,同住家人建議一起篩檢。降低後續胃癌風險。
根據衛福部統計,113年十大癌症死因順位跟112年相同,排名順序為:氣管、支氣管和肺癌,肝和肝內膽管癌,結腸、直腸和肛門癌,女性乳癌,前列腺(攝護腺)癌,口腔癌,胰臟癌,胃癌,食道癌,卵巢癌。胃癌為第八名。
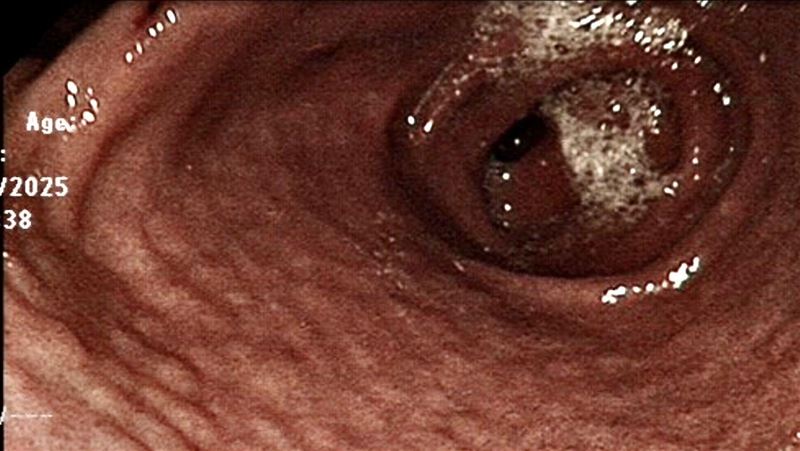
北市聯醫中興院區消化內科主治醫師羅一鐘指出,幽門螺旋桿菌早在1994年就被世界衛生組織列為第一級致癌因子,是目前已知最重要的胃癌危險因子之一。感染後可能導致、慢性胃炎、胃潰瘍、十二指腸潰瘍、胃黏膜萎縮與腸化生,最終增加胃癌風險。研究顯示,感染幽門螺旋桿菌者,罹患胃癌的風險可提高約6到10倍。
他說,篩檢幽門桿菌的方式包括:碳-13尿素呼氣檢查、糞便抗原檢驗等,近年來政府推動胃癌相關篩檢策略,衛福部更自今年1月1日起,全面提供我國45歲至74歲民眾終身1次公費「糞便抗原檢測胃幽門螺旋桿菌」服務。另外,這項檢測的年齡範圍和檢驗方法剛好和大腸癌篩檢相同,建議可以一起完成。
若檢查確診感染時,羅一鐘建議民眾一定要接受「除菌治療」,副作用可能出現噁心、頭暈、腹部不適、嘴巴有金屬味等,若無法承受副作用,可以請醫師評估是否調整處方。大多數人服用兩週就可以達到除菌效果,成功率可以達到八成到九成。
羅一鐘提醒,胃癌的形成是多重因素影響,除了幽門螺旋桿菌外,還包括高鹽飲食(如醃漬食品)、抽菸飲酒、家族史、慢性胃炎或胃黏膜萎縮等。幽門螺旋桿菌感染時,一定要完整服藥,才能有效根除細菌並降低復發與抗藥性風險;治療一個月後,可再透過碳十三呼氣試驗或是糞便抗原檢測評估治療效果。但需注意的是,目前只有曾經做過胃鏡檢查且有潰瘍病史者,才能健保給付接受檢查。
更多三立新聞網報導
. 越南「71型」爆天量!國內腸病毒6月攀高峰 醫:死亡率2成快打疫苗防護
. 網傳吃發芽馬鈴薯「龍葵鹼」含量差不多?石崇良曝正確檢驗方式
. 年增近萬人!攝護腺癌成男癌第3名 北榮引新治療免全切「保護勃起功能」
. 全台合格醫美僅435家!衛福部促價格透明:研議公布「療程價格區間」